Psoriasis de l’ongle et douleurs articulaires : et si c’était un rhumatisme psoriasique ?
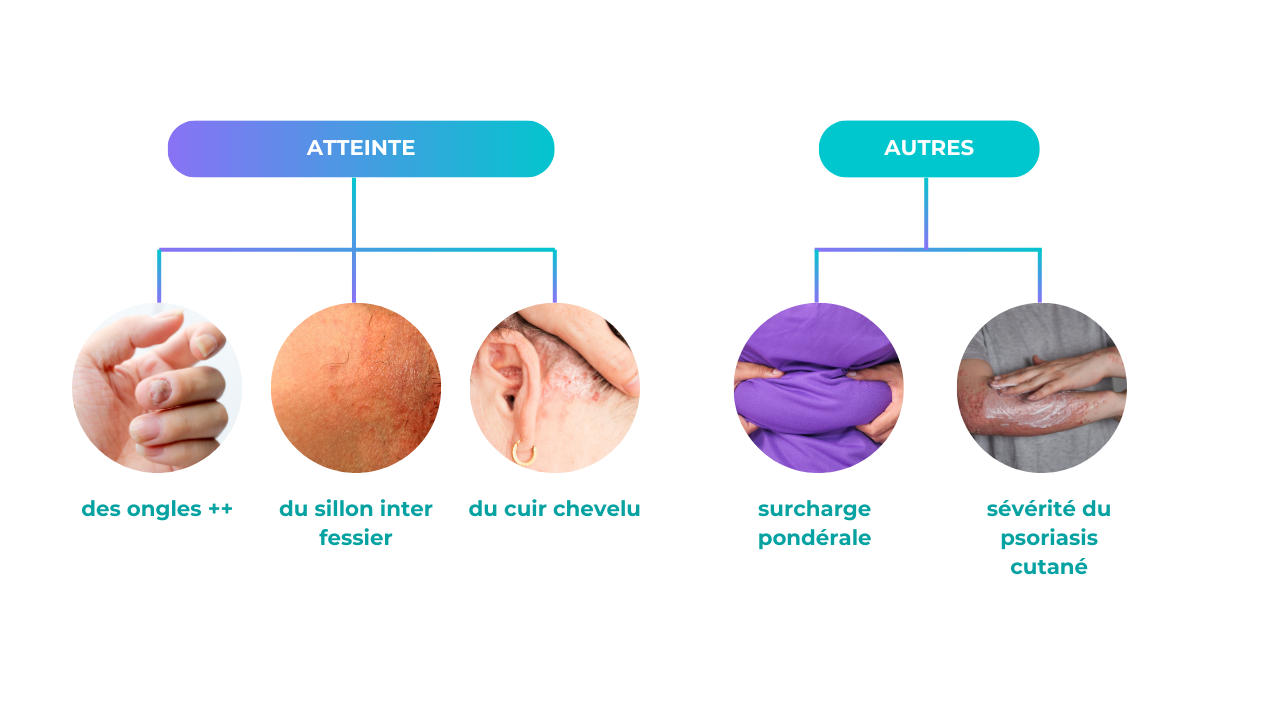
La présence d’une atteinte unguéale doit vous alerter en cas de psoriasis et de douleurs articulaires associées. Dans de rares cas, l’atteinte de l’ongle peut-être isolée , le diagnostic sera alors moins évident.
Le psoriasis de l’ongle est en effet un des signes prédictifs du rhumatisme psoriasique, il ne faut donc pas hésiter à en parler avec votre dermatologue lors de la consultation. Le dermatologue restera le spécialiste au premier plan de la prise en charge de votre rhumatisme psoriasique, de part sa connaissance de la sémiologie cutanée et du caractère le plus souvent récessif des signes cutanés par rapport aux signes articulaires.
Prévalence du Rhumatisme psoriasique, tous les âges ?
de la population générale
des patients sont déjà atteints d’un psoriasis cutané
âge d’apparition du rhumatisme psoriasique
Le rhumatisme psoriasique est une maladie inflammatoire chronique qui touche 0,3 à 1 % de de la population générale. Il se développe selon les séries dans 24 à 42 % des cas des patients atteints d’un psoriasis cutané (Ref.1). Il affecte indifféremment les femmes et les hommes et apparait généralement entre 30 et 50 ans (Réf 2.).
Il serait moins commun chez les asiatiques et les populations d’ethnie africaine. Il est presque absent chez les populations natives d’Amérique du Sud et d’Australie.
Quels signes peuvent vous alerter sur la présence d’un rhumatisme psoriasique ?
Un diagnostic précoce permettra de limiter l’aggravation des symptômes du rhumatisme psoriasique et d’ éviter la destruction des articulations malheureusement irréversible. Il est donc capital que le patient psoriasique soit informé des signes prédictifs pour alerter son dermatologue dès l’apparition des premiers symptômes et ainsi bénéficier d’un des nombreux traitements disponibles . La réduction de la douleur sera par ailleurs la priorité de la prise en charge pour les patients atteints de rhumatisme psoriasique, douleur encore peu prise en compte dans les études cliniques réalisées.
En effet, dans une étude française, plus de 80 % des patients vivant avec un rhumatisme psoriasique se plaignaient de douleurs (Réf. 1;2 et 3).
Les traitements agissent globalement sur l’inflammation, mais d’autres facteurs peuvent influencer la perception de la douleur :
- les troubles du sommeil,
- la croyance maladie/traitement,
- l’humeur (dépression),
- les activités quotidienne,
- comorbidités (maladies associées type diabète, obésité, maladies cardio-vasculaires etc…).
En complément du traitement, le patient devra également adopter une bonne hygiène de vie, pratiquer une activité physique et adaptée pour maintenir une bonne mobilité des articulations et juguler la douleur.
Une bonne communication avec votre dermatologue vous permettra de bénéficier d’un diagnostic précoce et d’une prise en charge adaptée en collaboration avec un rhumatologue.
Ref.1 : Gladman DD. Et al, Ann. Rheum. Dis. 2005 Ref.2 : Vlan K. et al, Rheumatol
Ref.2 : Gossec L. et al, Ann. Rheum Dis. 2014
Ref.3 : Coates LC. Et al, Health Qual Life Outcomes 2020
Ref.4 : Kavanaugh A. et al, Rheummatol Ther 2016
Auteur : Dalila Simonian, directrice Développement et Communication
d’après une interview du Dr Eric Estève, dermatologue au CHU d’Orléans.
Date : 11/10/2024